
与时间赛跑,为抢救生命争分夺秒。
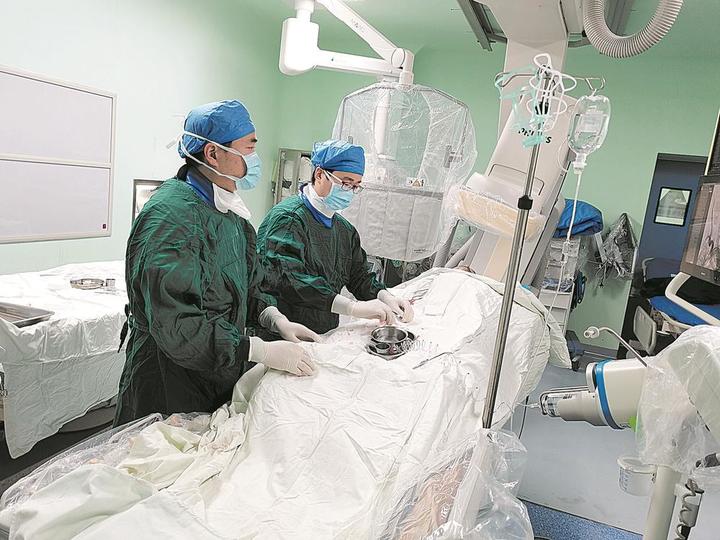
紧急救治“致命堵塞”。
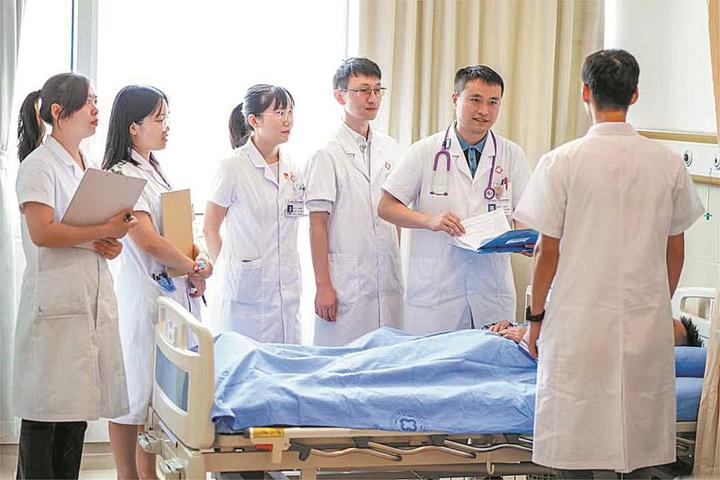
早在2020年底,市七医院就进入了成都发布的“卒中急救地图”。
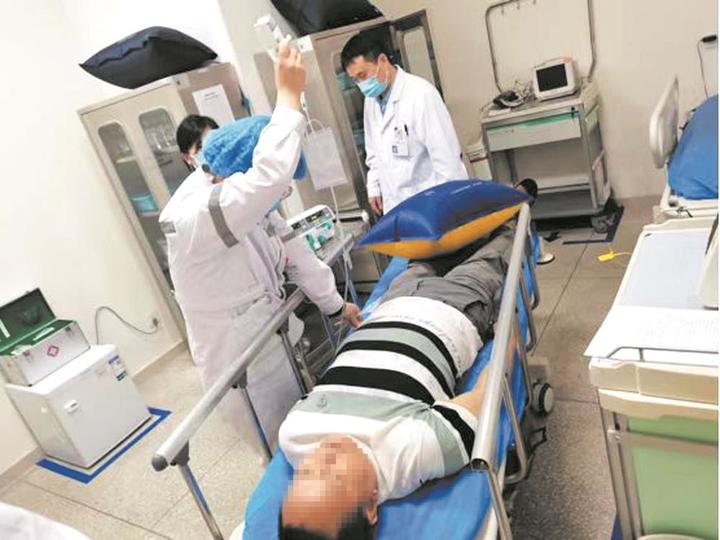
在救治流程上,每一个环节都按秒来掐时间。

卒中中心组建了由医务部门统一调配的多学科团队。
双流区一名70多岁婆婆突发卒中,当地基层医院初诊为脑梗后,立即联系成都市第七人民医院。这边,救护车拉响警笛风驰电掣向怡心湖方向奔去,那边,市七医院卒中中心快速行动起来,绿色通道准备就绪。10多分钟后,救护车抵达,老人经专家评估后进行紧急溶栓。从入院到通过溶栓打通血管,仅仅用了12分钟!
这是发生在今年4月的一起紧急救治,入院评分15分(重度卒中)的婆婆在溶栓后再次评分为1分,这意味着几乎不会留下残疾。今年7月,在经过严苛的评审后,市七医院卒中中心成为三级医院卒中中心,这是卒中中心的最高等级。
“拯救脑细胞,我们必须与时间赛跑。”市七医院神经内科主任杨百元说。目前,成都市全市平均DNT(Door to Needle Time,特指患者从进入医院大门至接受静脉溶栓治疗的时间段)为40分钟,而该院DNT达到了32分钟。
致命的脑血管堵塞
脑卒中,在民间常被老百姓称作“中风”,是由于脑部血管突然破裂或因血管阻塞导致血液不能流入大脑而引起脑组织损伤的一种疾病。缺血性卒中是最常见的脑血管病类型,数据显示,我国脑血管病住院患者中约83%为缺血性卒中,年复发率约为9.6%-17.7%。在我国,脑卒中患病率居全球首位,每年新发病例约240万,现存患者超2800万,其中,40岁以上人群的脑卒中患病率约为2.3%,且农村地区高于城市。
市七医院神经内科主任杨百元介绍说,脑卒中发作时,患者可能会出现一侧肢体无力、麻木、眩晕、呕吐等症状。如果发现这些症状,应立即拨打急救电话,务必将患者送到就近的、具有卒中救治能力的医疗机构救治。
之所以要进行紧急救治,是因为卒中的危害巨大。杨百元说,卒中导致的死亡已经超越心梗高居第一位,而且致残率极高。一旦抢救不及时造成永久性偏瘫,将给家庭和社会带来沉重负担,“脑梗属于致命堵塞!”
早在2020年底,成都市便发布了“卒中急救地图”,市七医院位居其中。该院位于天府新区怡心湖旁边,服务范围除了成都部分区域,还有眉山部分区域。在辐射区域内,真正具有溶栓和取栓能力的三甲医疗机构比较少,“这就要求我们要以更强的责任感做好卒中中心建设,为辐射区域人民群众提供救治保障,一旦有人发生卒中,我们能够以最快速高效的救治手段保障患者的生命健康安全。”
打造最快绿色通道
发生卒中后,救治可谓十万火急。
“脑卒中后,每一分钟就有190多万个脑细胞死亡。所以,越快开通血管,坏死的脑组织就越少,病人也能越快恢复。”杨百元强调,对于脑卒中患者来说,时间就是生命、时间就是大脑。
2019年5月,当市七医院天府院区正式投入使用后,建设卒中中心便成为一项重点工作,“我们的目标就是一个字——‘快’。”
为此,该院组建了一个多学科团队,包括急诊医学科、神经内科、神经外科、心血管内科、内分泌与代谢性疾病科、放射科、医学检验科、超声医学科以及康复医学科等。多学科团队由医务部门统一调配,各专业的专家须在第一时间抵达现场参与救治。在院内的流程设置上,每一个环节都按秒来掐时间,当脑卒中患者送抵医院后,包括检验、检查在内的资源立即向患者倾斜,保证每一秒钟都用在救治的刀刃上。
不仅仅是院内。为了给患者赢得更多救治时间,市七医院在医联体单位中也打开一条快速通道。平时,该院专家走到基层开展科普教育,将预防卒中的知识送到基层群众中;同时,医院还对医联体单位的相关医护人员展开培训,让他们用更专业、更高效的模式接诊初诊患者,提升判断力,为患者后续救治创造机会。
在医联体单位中,有一个卒中救治的微信群一直在发挥着巨大作用。基层医生会在微信群里接受市七医院专家的指导,更重要的是,当脑卒中患者出现时,可以通过微信群直接实现转诊联络。“我们一接到救治通知,可以马上做好迎接患者的准备,救护车在路上时,我们的医护人员已经等候在急诊科了。”神经内科医生刘柯婷说。
但脑卒中患者不一定都是基层医院转诊的,更多是自行拨打120急救电话求助的。在市七医院出诊的救护车上有一套检验设备,在患者送往医院的路上,医护人员便可完成部分基础检查,为院内救治节约时间。
院内院外的双重配合,为救治速度创造了更好条件,患者承受的风险因此更可控。
从溶栓到取栓
4.5小时!这是脑卒中救治的一个黄金时间窗。意思就是说,从发生脑卒中到打通血管,4.5小时内是最重要的“坎儿”,救治时间距离发病的时间越短,脑细胞死亡就越少,脑功能损失也越少。超过救治黄金时间,脑细胞因缺血导致的损害会愈发严重,致死、致残风险会愈高。
市七医院卒中救治的“快”,在实际操作中得到了验证。
打通大脑被堵塞的血管,溶栓是第一步有效方法。本文开头提到的70岁婆婆,从入院到通过溶栓打通血管,仅用了12分钟,如此高效的速度让婆婆几乎没有后遗症,她康复后,依然可以像从前那样正常生活。
但对一部分脑卒中患者而言,仅溶栓还不足以完全解除血管堵塞风险,他们还需要进行介入取栓。
今年初,一名57岁的女性患者发生脑卒中。这名患者因心脏疾病安装了起搏器,因起搏器运行而产生的血栓顺着血管流入大脑,堵塞血管后引起她一侧偏瘫。还好家属意识很强,马上识别到是卒中,立即拨打了120。市七医院救护车紧急出动,将她接回医院,经绿色通道直接进入救治区域展开溶栓。溶栓打通了部分血管,恢复了大脑供血,但堵塞部位的血栓无法完全溶掉,意味着风险依然存在。神经内科主任杨百元说,此时必须介入取栓。
患者被送到介入室,神经内科专家在影像设备的帮助下,成功将那个顽固的血栓从血管里拉了出来,患者的血管彻底打通。最后的评分显示,患者得分为0,“相当于完全恢复”。
DNT平均32分钟以内
DNT(Door to Needle Time)是急性脑卒中救治中的关键时间指标,特指患者从进入医院大门至接受静脉溶栓治疗的时间段。国际指南要求这一时间应控制在60分钟以内,每缩短15分钟可显著降低患者死亡风险。
市七医院神经内科医生刘柯婷在查阅资料后说,成都全市救治脑卒中患者的DNT平均时间为40分钟左右。在该院,经过从2019年到现在的时间流程优化、技术进阶,“我们每年经过绿色通道救治的脑卒中溶栓患者有100多名,经统计,平均溶栓时间在32分钟以内。”
杨百元说,尽管DNT时间在不断缩短,“我们依然在努力寻求变化,希望持续缩短救治时间,让患者有更好的预后。”
在救治效率问题提升后,更大的压力是如何帮助群众预防脑卒中。杨百元说,就统计数据来看,如今脑卒中患者80%以上为中老年,50岁以下人群占10%-20%,“这些人普遍有高血压、高脂血症、糖尿病、心房纤颤等基础疾病,而且很多人有抽烟、喝酒、熬夜等不良生活习惯。”他说,“作为三甲医疗机构,我们的工作不仅仅限于院内救治,还需要走出去,下到基层,把健康知识带给大众,帮助他们摒弃不良生活习惯、控制好基础疾病,这是彰显公立医院公益性的重要途径,只有这样,脑卒中发生率才能得到进一步控制。”
文/洪观 宁雪 供图/市七医院






