新黄河记者:苏珊
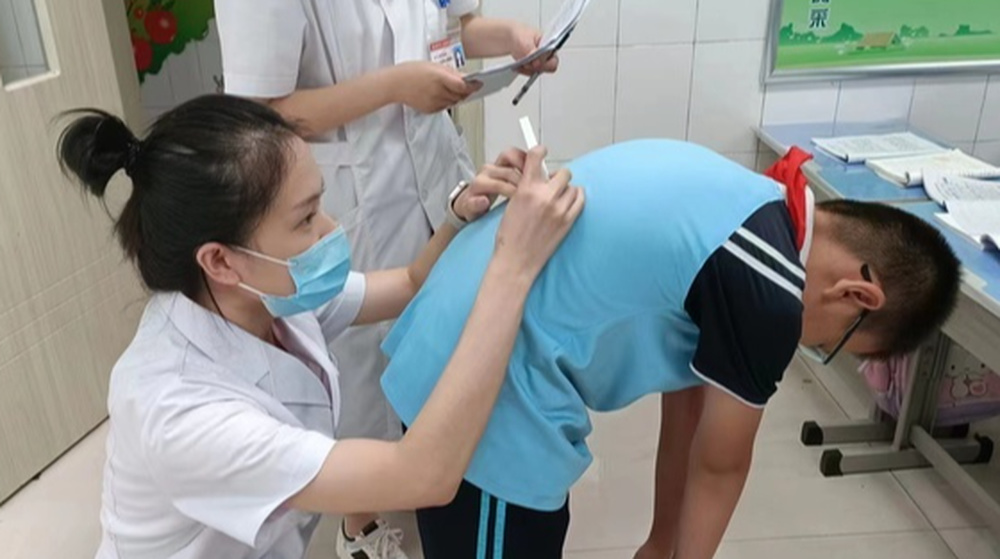
7岁的女孩小玲(化名)反复腹痛1年多,在当地医院被诊断为“十二指肠溃疡”和“幽门螺杆菌感染”,前后治疗了1个多月,却始终不见好转。最终,她来到山东大学附属儿童医院,经过一系列检查,才发现真正的“元凶”竟然是一块“长错了地方”的胰腺组织——医学上称为“异位胰腺”。
什么是异位胰腺?
你可以把它想象成一块“迷路”的胰腺组织。它在胚胎发育过程中“走错了路”,没有长在正常胰腺的位置,而是跑到了别的地方,最常见的就是胃、十二指肠等消化道部位。
发生率只有0.2%左右。它通常藏在胃或肠的黏膜下层,像个小隆起,表面看起来和周围组织没什么两样,但里面却是可以分泌消化酶的胰腺组织。
异位胰腺有什么危害?
大多数异位胰腺是“安静”的,不会引起任何症状。但有些时候,它也会“惹麻烦”:
·如果它比较大,可能会压迫胃或十二指肠,引起梗阻;
·它也会分泌胰酶,“腐蚀”周围的胃、十二指肠黏膜,导致溃疡、出血;
·极少数情况下,它还可能发生炎症甚至癌变。
小玲的腹痛很可能就是因为这块异位胰腺不断刺激胃壁,导致溃疡和炎症,虽然幽门螺杆菌已经被清除,但真正的病因还在“作祟”。
如何确诊以及怎样处理呢?
该病确诊依靠的是超声内镜及病理诊断。通过超声内镜检查,消化科医生发现小玲的胃窦部有一个1.7厘米左右的隆起,起源于黏膜下层和肌层,符合异位胰腺的表现。
如果病变局限于黏膜及黏膜下层者可选择内镜下黏膜剥离术(ESD)。如病变达到肌层甚至浆膜层,则首选外科手术完整切除。小玲该处病变已累及肌层,但患儿家长惧怕外科手术,要求行微创且恢复快的ESD手术,这对医生的内镜操作水平要求很高,沟通相关风险后,消化科为她做了ESD手术,手术非常顺利,没有发生穿孔、大出血等并发症。
胃窦黏膜大弯侧见隆起,超声内镜见肿物回声不均质,起源于黏膜下层及固有肌层,局部直径约17mm*16.7mm。肿物周边予以标记后,黏膜下注射,离断黏膜层后,采用组织夹带指套圈固定肿物表面黏膜,另一端组织夹固定于胃壁牵拉,后逐渐剥离肿物至浆膜层,完全剥离后,创面逐个血管电凝止血,再以组织夹12枚,封闭创口。术后留置胃管负压吸引。
内镜下诊断:
1.胃窦肿物(异位胰腺)
2.超声内镜检查术
3.胃内肿物ESD
4.经内镜胃管留置术。
病理结果也最终印证了医生的诊断。
术后恢复如何?
手术后2天,小玲就开始流质饮食,恢复得非常顺利,很快就出院了。术后1个月随访,腹痛症状缓解,已恢复正常饮食。
ESD技术小科普
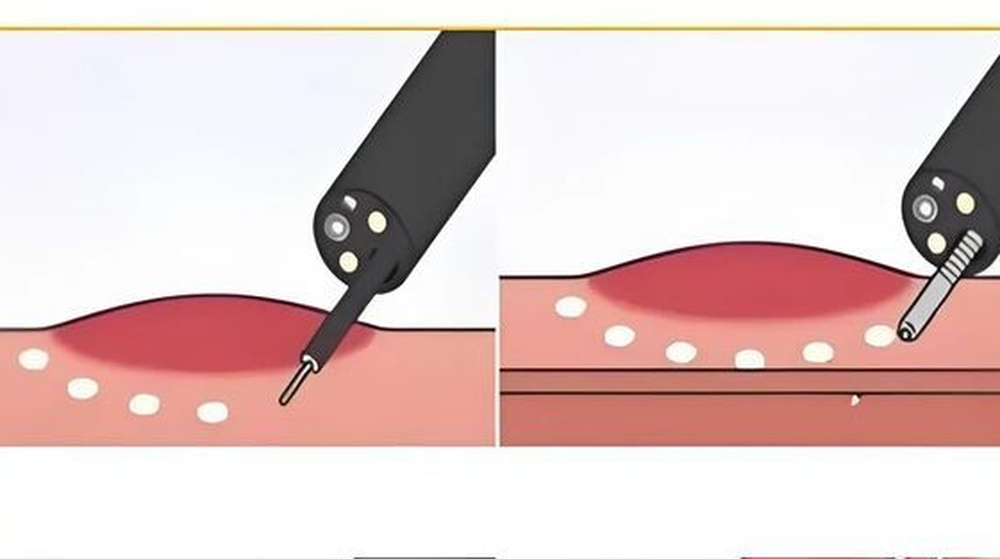
内镜黏膜下剥离术(EndoscopicSubmucosalDissection,ESD)是一种先进的内镜微创治疗技术。它旨在通过胃镜或肠镜等软式内镜,对消化道黏膜层及黏膜下层的病变进行完整、整块的切除。如果您觉得ESD技术听起来复杂,可以想象一个生动的比喻:我们的消化道壁就像一面墙,最内层的黏膜好比是贴在上面的墙纸,而异位胰腺就是藏在墙纸后面的一块“多余的装饰”。
ESD技术就像一位技艺高超的工匠,他的任务是完整地揭下带有“装饰”的那块墙纸,同时绝不能损伤承重的墙体。他是怎么做的呢?
1.先注水:在“墙纸”下面注射液体,让这块区域鼓起来,与“墙体”分开,制造一个安全操作空间。
2.精准切割:沿着“装饰”的边缘,小心翼翼地划开周围的“墙纸”。
3.完整剥离:在“墙纸”和“墙体”之间的夹层里,一点点地将整块“墙纸”连同“装饰”完美地剥离下来。
4.检查修补:最后,仔细检查“墙体”是否完好,并做好必要的处理。
这个过程就是ESD。它不需要开膛破肚,只需通过一根柔软的内镜就能完成所有精细操作,最终既能彻底切除病灶,又能完美保护消化道这面“墙”的完整和功能。这项操作超级微创,体表没有任何伤口,最大程度保留了消化道的正常结构和功能,术后很快就能下床活动,正常饮食,住院时间大大缩短,因为能完成切除病灶,切下来的组织可以送去做全面的病理分析,实现诊断和治疗的一次性解决。
总结
·异位胰腺是一种先天性发育异常,是“长错了地方”的胰腺组织;
·多数没有症状,但也可引起腹痛、溃疡、出血等;
·通过超声胃镜+病理确诊;
·如果病变局限于黏膜及黏膜下层者可选择内镜下黏膜剥离术(ESD),如病变达到肌层甚至浆膜层,则首选外科手术完整切除。
如果孩子有长期不明原因的腹痛,尤其是治疗后不见好转,不妨考虑一下是否也有这种“迷路”的小组织在作怪,及时检查,明确诊断,才能早日告别疼痛。
通讯员:张乐 编辑:柏凌君 校对:汤琪